はじめに
自治体の数ある職場・業務のなかで、仮に職員による人気職場アンケートをやってみたとしたら、たぶん国民健康保険業務を扱う職場は「不人気職場・不人気業務」の上位にランキングされるであろう。電話や窓口対応などの業務に追われて残業も多く、しかしその割に満足のいく達成感を味わうことが少ない。職場に来庁者の苦情、罵声が飛び交い、保険料(税)徴収業務も時には命がけ、週末になるとぐったり…でも休日出勤して保険料(税)徴収やシステム改修に追われている、といった事例も決して一部の自治体に留まらないはずだ。なぜそうなってしまうのかは、おいおい後述するが、「できることなら配属されたくない。」「二度と行きたくない。」などと敬遠されがちな職場であることはまちがいないであろう。
そして見過ごせないのは、公務員批判の温床となっていることである。国民健康保険(以下「国保」という)は制度上どうしても、別の公的医療保険である被用者保険と比べて保険料(税)収納率が低い傾向にある(これも理由がある)。そのことをもって昔は「公務員がさぼっているからだ」旨の批判が繰り返された。管轄する厚生省(当時)の官僚も「公務員は税金を扱っているという意識が低い」などと弁明し、今ではすっかりおなじみとなった「意識改革」を吹聴したものだ。最近でこそ、国も本気で国保制度の崩壊を憂慮し、こうした能天気な官僚の話はほとんどお目にかかることがなくなったが、当時は確実に公務員バッシングの材料のひとつになったと思われる。
また一方で、保険料(税)を鬼のように取り立て、払わなければ保険証を取り上げてしまう公務員の「暴挙」が報道されている。まるで担当職員が血も涙もない無慈悲な人種のような表現であるが、言うまでもなく、誰が好き好んで自らのある意味「オーナー」である市民が苦しむ姿を見たいと思うだろうか。市民に安心してもらいたい、そのために少しでも力になりたい、と願うのは全国の公共サービスに従事する職員の共通の思いである。それが捻じ曲がって報道されてしまうのは、国保制度が内包する矛盾が露呈しているからにほかならない。
実は国保の内実を掘り下げて行くと、現在日本社会が抱える問題そのものに行き着く。少子・高齢社会が生み出した社会保障制度の歪、格差社会を象徴する非正規労働者の保険制度も含めた悪質な労働条件、医療技術の進歩と医療費負担の問題、など様々な社会矛盾が見えてくるのである。つまり国保の職場が職員に不人気なのは、こうした重たい社会問題が背景にあり、それが現場でのいろいろな局面において具現化してくる現実の問題と格闘しなければならない日々に、職員が疲れ切っているからであろう。
現在全国で多くの国保が瀕死状態にある。もともとそういう宿命にあったと言っていい。しかし、そのなかにあって国保業務に従事する職員は、傾きかけてまもなく沈没しそうな船を決して見捨てることなく、少しでも制度が安定し延命するよう懸命の努力を続けているのである。
ここでは、国保と他の公的医療保険とを比較しながら、なぜ国保が厳しい状況にならざるを得ないのか、を国民健康保険制度のもつ特徴(実は特徴こそが国保の問題点に他ならない)を明らかにしながら解説したい。そしてそこから見えてくる現代社会の病巣を理解いただきたいと思う。そのうえで国保関連業務に携わる職員の労苦を少しでも感じ取っていただき、今後の単組における人員確保闘争や労働安全衛生活動などに配慮いただければ幸いである。
なぜ国保が大変なのか
1. 財政基盤が弱い国保制度
日本では住民登録外国人を含め、生活保護受給者を除き、必ず何らかの公的医療保険に加入することが義務付けられている。これを国民皆保険制度といい、1961(昭和36)年に確立された。国民は皆等しく保険治療を受けることができる建前になっている。
ではどういう医療保険に加入するかというと、勤務する職場を軸とする「被用者保険」(一般に「健康保険」あるいは「社会保険」と呼ばれている)と地域を単位とする国保に大別される。被用者保険のほうはさらに職業などによって様々に分類されており、例えば同じ公務員でも国家公務員と都道府県職員、市町村職員では加入する医療保険が異なっている。
一方国保の方は被用者ではない人、つまりは自営業などの人とその家族が加入することになっており、被用者保険を職域保険というのに対して地域保険と言われている。
医療保険の運営主体のことを「保険者」、その保険に加入している人を「被保険者」と言う。国保の場合「保険者」は各市町村であり(注1)、市町村は「国民健康保険事業特別会計」を作って運営にあたっている。
ここで強調したいのは、公的保険は強制保険であり、自分で任意に加入する保険を選択することもできなければ、無保険でいることも法律上許されていないことだ。そのことを踏まえたうえで、まずは国保被保険者の職業構成に注目していただきたい。(表1参照)
| 表1 国民健康保険 職業構成の年次推移(%) |
| |
農林水産業 |
自営業 |
被用者 |
その他 |
無 職 |
| 1965年度 |
42.1 |
25.4 |
19.5 |
6.4 |
6.6 |
| 1975年度 |
23.3 |
32.0 |
31.4 |
4.9 |
8.4 |
| 1985年度 |
13.5 |
30.1 |
28.7 |
4.1 |
23.7 |
| 1990年度 |
10.0 |
27.9 |
23.3 |
3.4 |
35.4 |
| 2010年度 |
3.1 |
15.5 |
35.3 |
5.2 |
40.8 |
| 2011年度 |
2.8 |
14.5 |
35.8 |
4.2 |
42.6 |
|
| 厚生労働省統計資料より引用 |
確かに国民皆保険制度が発足した当時は、被用者保険がサラリーマンを対象とした医療保険であるのに対して、国保は主に農林水産業や自営業者が加入する保険であると説明することもできた。しかし現在は国保の構成員は半分近くが「無職者」なのである。では「無職者」とはどういう人々を指すかというと「働いていない人」や「失業して被用者保険から外れた人(及びその家族)」「年金生活者」などが含まれる。ここまで書くと理解いただけると思うが、国保は構成員の大部分が、収入がもともと少ないかあるいは退職して収入が大幅に減った人々が加入している医療保険ということになる(注2)。
加えて国保にはこういう問題もある。わが国の社会保障制度のなかで、国保に限らず公的医療保険制度は「社会保険」に位置付けられている。これはたとえば生活保護などのように一方的給付を行う「公的扶助」と異なり、いわゆる「助け合い」の精神で、みんながお金(保険料)を出しあって、病気や事故の治療に備えよう、という相互扶助の制度である。ここでもう一度被用者保険と国保の被保険者、それぞれの構成員の違いを比較していただきたい。被用者保険はサラリーマン(被保険者)とその家族(被扶養者)が加入している。比較的若く、ということは病気になり病院等医療機関にかかる率も低く、かつある程度収入も多い(つまりは保険料も多く払ってもらえる)人達である。これに対して国保の方はというと、年齢も高いことから病院にかかる割合も多く、しかも悪性新生物や心疾患をはじめ高度な治療や長い入院生活を余儀なくされる病気に侵されるリスクが高い被保険者集団である。さらに前述したように、保険料負担能力は被用者保険に比べて格段に弱い人が多いのが国保の特色だ。となるとどうなるか。単純に「収入」=被保険者からの保険料収入「支出」=医療費で比較すると、被用者保険=「収入」大、「支出」小。国保=「収入」小、「支出」大ということになり、つまりはそれだけ財政基盤が脆弱ということである。公的保険はその運営する保険者ごとで賄っていかねばならないのが原則であるから、膨大な医療費支出に対処するために、国保は「収入」つまりは保険料(税)を高く設定せざるを得なくなってしまうのだ。
2. 国保が最後の受け皿という問題
そしてもうひとつ問題なのが、公的医療制度間における国保の位置である。国民は必ず何がしかの公的保険に強制加入しなければならないことは先ほど触れたが、国保は「最後の受け皿」と言われている。公的保険には優先順位があり、国保は生活保護の受給者を除き、他の被用者保険に入れない人が加入することになっている。被用者保険を脱退した場合には、別の被用者保険に入らない限り、国保に入らなければならない。
かつてこういうことがあった。ある被用者保険の団体(健康保険組合)が、医療費が高くかかっている被扶養者を抽出し、所得調査を厳しく行うことで扶養所得基準を超える被扶養者を当該保険組合から強制的に脱退させたのである。その団体は、こうやって健康保険組合の保険財政健全化に努力している、と得意満面に報告していた。もちろんそのこと自体は何ら違法でもないし、批判される筋合いではない。だがそうやって被用者保険を外れた被扶養者はどこへ行ったのか。医療費はだれが賄うのか。被用者保険に入れない人々の行き着く先はひとつ。そのほとんどが国保の被保険者となり、高い医療費も国保が払うはめになったと推測される。その被用者保険団体の財政が健全化された分、国保財政は「不健全」になったわけである。
では逆もありなのか。保険税(料)負担能力が低く、かつ医療費が多くかかっている国保の被保険者を、国保からはずすことは可能なのか、と問われれば答えはノーだ。被用者保険(の扶養)に入れませんか? と伺いを立てることがせいぜいであり、いつまでも(正しくはその人が後期高齢者医療(注3)に移行するまで)国保がお付き合いしなければならない。
またこういう問題もある。国民健康保険に加入するには、自分が住む市町村に届け出なければならないことになっている。被用者保険の場合は、その事業所の担当者が必要な処理をやってくれるが、国保の場合は自分で手続きに出向かなければならない。強制保険のはずなのに、届け出を待って国保の被保険者となるのである。国保は「国民健康保険法」という法律に基づいて運営されているが、なぜかこの法律は性善説に立っており、会社を退職したりして被用者保険が無くなった人などは、みんながみんな自ら進んで国保の加入届けをしていただけるかのように書かれている。定められた期間内に届け出をしなかった場合などには、「過料」という罰金を科すことができるという念の入れようである。
では国保の現場で本当にこのような取扱いが行われ、少しでも届けが遅れると「おそれいりますが、罰金を払ってください。」というやり取りがあるのだろうか。そんなことはない。退職した元の職場から国保に切り替えるように案内を受けたなどして、忠実に届け出義務を履行する人ももちろん多いが、法で定められた手続き期間をとうに過ぎ、ケガや病気になり保険が必要になってから初めて国保の窓口を訪ねる人も少なくない。なかには自分は頑丈だから保険も必要ないし入らない、という確信犯もいるが、事故病気は人や時を選ばない。救急車で運び込まれて聞いてみると保険証を持っていない、じゃあ保険を作ってくださいとなるが、どこが受け入れて(保険証を作って)くれるのか。結果国保で受け入れるしかない(注4)。
繰り返しになるが、日本は国民皆保険である。国民は全てなにがしかの公的保険に入っていなければならない。たとえ反社会的団体やアウトローと呼ばれる人達も含めてである。まともに働いていなければ当然被用者保険が適用されるはずもないが、国保は受け入れなければならない。国保が最後の受け皿とはこういう意味なのである。
3. 高いぞ、国保の保険料……そのわけは
(1) 国保保険料(税)(注5)の仕組み
私たちサラリーマンが加入する被用者保険の保険料は、個々人の収入によって決められる。正確には「標準報酬月額」というが、概ね収入が高くなるほど収める保険料も高くなると理解してもらっていい。そして働いてない(働いていても収入が少ない)家族は被扶養者として保険に入ることになるが、その被扶養者にかかる保険料は何人いても0円である。
それに対して国保の保険料(税)の仕組みは少し複雑になっている。保険料(税)は世帯単位で計算される。まず同一世帯(家族)に何人国保の被保険者がいようと、定額いくらが課せられる(これを①「平等割」という)。次に世帯の被保険者人数に応じて、ひとりあたりいくら(②「均等割」)が課せられるが、全く財力のない赤ちゃんにまでも等しくかけられる。この点が被用者保険と異なっているところだ。
そして次に世帯員のうち、所得がある被保険者には所得に応じて一定率が加算される(③「所得割」)。こうして計算された①から③までの合計額がその世帯の保険料(税)であり、納付義務者はその世帯の世帯主とされている。なお①~③の額(率)は保険者である市町村によって異なる(注6)。ちなみに国保には被用者保険と違って「被扶養者」という概念はなく、家族である世帯員の分も含めて、国保に加入したり脱退したりする手続きや、給付などの申請についても全て世帯主に義務づけられている。
各市町村は、支出の大部分を占める医療費の動向を推計し、国などからの補助金・交付金や一般会計からの繰り入れ、さらには「貯金」である基金の取り崩しなどによって賄える部分を除き、①~③それぞれの金額を設定するのである。このうち①と②を応益割、③を応能割と呼ぶが、応益割の割合が高いほど低所得世帯にとって負担が大きく、逆に③を上げれば比較的所得が高い層にしわ寄せが行くことになる。
ところで実際の保険料(税)負担はこれだけではない。純に国保の分に加えて「後期支援金等分」と「介護保険分」も払わなければならない。前者は後期高齢者制度を維持するために、いわば若い現役世代が文字通り支援負担するものであり、後者は言うまでもなく介護保険にかかる保険料である。これらは国保分と合わせてセットで賦課される。つまり後期高齢者医療制度に自分は反対だから、その分だけ除いて払います、というわけにはいかない仕組みになっている。
| 保険料の計算式例 |
| 区分 |
①医療保険分 |
②後期支援金等分 |
| (ア)所得割 |
(平成25年中の総所得金額等
-基礎控除額)×9.37% |
(平成25年中の総所得金額等
-基礎控除額)×2.66% |
| (イ)均等割 |
1人につき 27,200円 |
1人につき 7,500円 |
| (ウ)平等割 |
世帯につき 22,200円 |
世帯につき 6,400円 |
| 賦課限度額 |
51万円 |
16万円 |
|
 |
国民健康保険料
(年間保険料) |
= |
①医療保険分
(ア+イ+ウ) |
+ |
②後期支援金等分
(ア+イ+ウ) |
+ |
③介護保険分 |
|
 |
※40歳未満の人=介護保険の被保険者にならないので、①+②が年間保険料となる。
※65歳以上75歳未満の人=介護保険料は別に納めるので、①+②が国民健康保険料。
※総所得金額等とは、「給与収入-給与所得控除」、「事業収入-必要経費」、「公的年金収入
-公的年金等控除」等の合計額で、社会保険料などの各種所得控除前の金額。
※基礎控除額は33万円。 |
ところで問題は何かというと、一言でいえば保険料(税)の金額が高いことである。市町村税の徴収や賦課などに携わった経験がある皆さんなら即座に理解いただけるかと思うが、他の市町村税(市町村民税や軽自動車税、固定資産税など)と比べてはるかに高い。被用者保険の保険料は事業主と原則折半であり、保険料の半分は各事業主が払ってくれるが、国保は全て自前で用意しなければならない。
一例として福岡県久留米市の国保料算定表を上に示したので、自分の収入と家族構成を当てはめて計算してみると国保保険料(税)がいかに高いかおわかりいただけると思う。
特に所得が低い世帯の負担感は大きい。所得の2割近くが保険料という税金に持っていかれる所もある。だが実はこうした低所得世帯こそ、非正規社員や小規模会社ゆえに被用者保険に入れない(注7)からやむなく国保に加入している人々が多いのだ。不況期によく見られる事例として、企業が経費を抑える目的で社員の勤務時間を減らすことがある。これは社員の給料だけでなく、社会保険料の事業主負担を減らす効果もあるためだ。しかし、当該社員にとっては、収入である給料は減るわ、国保に入って出費(保険料・税)は増えるわ、まさに踏んだり蹴ったりである。
(2) 高騰する医療費が保険料を押し上げる
図表2をご覧いただきたい。医療費が皆保険制度発足後、うなぎのぼりで伸びているのが見てとれる。しかし一方で国民所得は伸び悩み、むしろここ10数年は低下傾向にすらある。もちろんこの状況は国保だけでなく、被用者保険にも影響することであるが、医療保険の保険料の負担額が過去に比べて増えただけでなく、家計における負担の割合が年々高くなっているのが理解いただけるであろう。公的保険はその運営する保険者ごとで賄っていかねばならないのが原則であるから、膨大な医療費支出に対処するために、「収入」つまりは保険料(税)を高く設定せざるを得なくなってしまうのだ。
ところが医療費の伸びに合わせて保険料(税)をただ上げていくだけでは、とても制度を維持できない。そのため前述したように、一般会計からの資金を繰り入れたり、基金を取り崩したりなどしてどうにかやりくりしているが、これも限界に近い。頭が痛い財政担当者も多いはずだ。
| 図表2 国民医療費等の推移 |
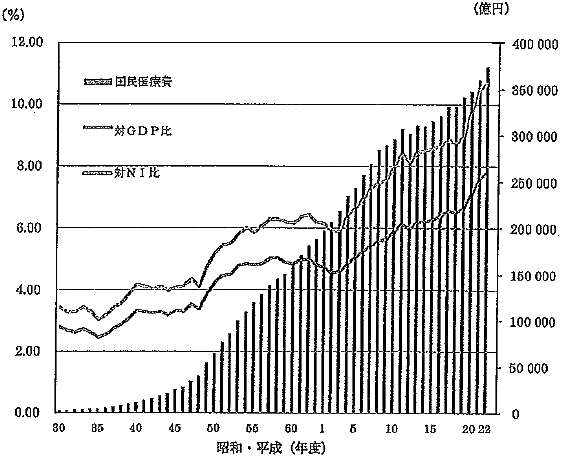 |
| 経済のプリズム No.105 2012.11 より引用 |
4. 保険料(税)徴収担当者の苦悩
(1) 保険料(税)徴収担当者の苦悩
ここで少し保険料の徴収についても被用者保険との違いに触れておきたい。
私たち公務員や公共サービスに従事する職員はほとんどが被用者保険に入っており、医療保険の保険料は給料から天引きされている。いかに不満があろうといやおうなく徴収される。しかしそのおかげで保険料を徴収する側にとっては、大した労力をかけるまでもなく保険料は集まってくるし、徴収率100%を達成できる。
ところが国保の場合はこうはいかない。国保は保険料(税)の自主納付を原則としているため、世帯主から保険料を集めて回らなければならない。自主的に口座からの引き落とし手続きをしてくれた人や、自分から保険料(税)を指定銀行等に払いに行ってくれる人はいい。だがそうしない人にはどうするか。ただじっと待っていてもお金が入ってくるわけではないから、督促の文書を送り、電話による催促や、あるいは直接自宅に出向いて行くことになる。しかしアポなしの場合、一発で会える確率は低い。何回も電話したり出向いたりすることが少なくない。しかも会えたからといって「わかりました、滞っている分はすぐに全額払います。」という反応があるのはむしろまれで、多くは苦情や生活の窮状を訴えられ、現金徴収まで行き着かないか、せいぜい滞納分の一部しか徴収できないケースがほとんどであろう。
ではこうして保険料(税)を払わない被保険者を一概に悪質であると断じていいのだろうか。かつて一部マスコミなどが生活保護費の不正受給を追及し、一事が万事、さも生活保護の受給者全部が不正受給者であるかのような印象を受けた視聴者もあるようだが、不正受給の実態が無いとは言えないまでも、極少数であろう。その影響もあってか、国保も同様の誤解があると思われるが、払える資産能力があるのに保険料(税)を払わない、いわゆる本当の意味での「悪質滞納者」は一握りであり、滞納者の多くは払おうと懸命の努力をしている。なぜ払えないのか、おそらく最大の要因は国保世帯の多くが金銭的余力に乏しく、それに比べて保険料(税)が馬鹿高いからである。
(2) いやならやめてください、と言えない事情
医療保険の場合、自分が支払う保険料(税)以上に、医療費がかかっている人の方が圧倒的に少ない。しかし全く病院にかからなかったからといって税金や保険代金が減額されるわけでもない。「助け合いの精神」のうえに成り立っているがゆえである。余談になるが、個人主義に価値観を置くアメリカにおいて、こうした公的医療制度が今まで成り立ちえなかったのは当然であろう。自分がお金を支払う以上に見返りが少ない確率が大きい医療保険など、なんともバカバカしい不合理な制度ということなのだろう。
しかし、日本の国保現場でも、こうした声は少なからず存在する。「自分は保険証なんぞ使わないから、高い保険料(税)を払う道理はない。だから国保を辞めさせてくれ。」という訴えを、担当した職員ならば一度や二度は受けたことがあるはずだ。しかし、くどいようだが日本は国民皆保険の国である。任意の脱退は許されない。でも「それなら仕方ありませんね。」と引き下がってくれる人達ばかりではない。国保の被保険者には法律になんぞ縛られないと豪語される方も少なくない。社会常識も通用しない、そういう人々を時にはなだめすかし、ときには長時間の怒声に耐えながら、担当職員は「説得」を繰り返しているのである。
5. 給付制度の複雑さ
国保担当者がもうひとつ頭を悩ませるのが、各種給付制度の複雑さである。紙面の都合ですべての制度を説明する余裕はないが、一例をあげると高額療養費制度がある。
私たちが病院や薬局で治療を受けたり薬をもらったりしたとき、会計窓口ではかかった医療費の3割分を払うことになっている。この3割分を自己負担額といい、そして残りの7割が保険で賄われる。ところが手術や高度な治療を受けたりすると、たとえ3割負担とはいえ、かなりの高額になる。入院の場合、病院代は月ごとに計算されるが、一月の自己負担額が100万円を超えることも珍しいことではない。そこで高額療養費制度というのが適用され、一定額以上は払い戻しをうける(あるいは病院窓口で一定額までを支払う)ことができるようになっている。
ただ高額療養費を支給する側(保険者側)にとって大変なのは、高額療養費としていくら給付するのかが一律ではないことだ。先ほど筆者は「一定額以上」という表現を使ったが、あなたが月々自己負担すべきお金(これを「自己負担限度額」と呼ぶ)はこれだけですよ、という金額は、実は年齢やその世帯の所得状況に応じて幾つかに区分されている。また入院が長くなると自己負担限度額は低くなる仕組みになっている。
この高額医療制度、昔は所得や入院日数に関係なく、ひとりあたり一月に一律○○円であった。確かに所得等に応じて自己負担限度額を設定することは合理的な考えであり、入院が長引けば医療費負担がそれだけ重くなることを考慮する措置は必要であろう。そしてこの高額療養費制度は全ての公的医療保険にも同じように適用される。こう言ってしまうと別に国保だけの問題ではないじゃないか、面倒くさがっているだけじゃないか、とお叱りを受けるかもしれない。
実は国保にとって悩ましいのは、対象者の負担区分管理が大変なことである。先ほど国保の場合、保険料(税)の世帯ごとに定められる、と説明した。実は「自己負担限度額」も個々人単位ではなく、世帯単位で判断される。大きくは上位所得者世帯、一般(課税)世帯、低所得者世帯(非課税世帯)に区分され、前者ほど自己負担限度額が高い(つまり病院や薬局などの窓口でより高い金額を払わねばならない)。自分自身は所得が少なく、非課税所得であったとしても、国保である家族に高所得者がいれば上位所得者世帯、あるいは一般課税世帯の取り扱いとなる。
するとどういう問題が起こるかといえば、今の家族に別の家族が引っ越してきたり、あるいは出て行ったり、あるいはまた就職して国保から被用者保険に移ったりすると、そのたびごとに世帯の自己負担限度額が変わってしまうことがよくあるのだ。また家族構成は変わらなくても自営業者の場合、毎年ごとの所得が大きく変わることもごく普通にある現象だ。被用者保険であれば極端に所得が上下することは稀であろうし、個人単位が基本なので自己負担限度額が変わる事例も少ないと思われる(注8)。こうした自己負担区分の管理を、毎月ごとにまちがいが生じないように行うのはかなりの手間隙であり、神経をすり減らす仕事だ。
しかし、こうした世帯状況管理の課題は国保が抱える難題のほんの一部にすぎない。他にもさまざま難問に現場職員はぶち当たっている。それだけ医療保険制度は毎年といっていいくらい、内容が変化し、かつ複雑化しているのが実情である。事実一例で紹介した高額療養費制度も2015年1月から負担区分がさらに細分化する。
そして問題はこれだけに留まらない。こうした猫の目のような制度変更により、システムの改正、書式類の変更、そして住民への周知等々、そこに費やされる労力、時間、経費は馬鹿にならないものがある。担当職員やシステムなどの関係職員はそのたび毎に、いやおうなく休日にもかり出され、誰にもぶつけようのない、憤懣を飲み込んでいるのである。
6. 地域格差の問題
さて残り紙面も少なくなったが、最後にこれだけは触れておきたい。
国保の運営主体が各市町村であることは冒頭に述べたが、人口370万人を超える横浜市から千人にも満たない町村まで自治体規模も大小さまざまである。もちろん国保の財政規模も大きく異なるが、小さい自治体ほど国保財政運営は不安定と言われている。インフルエンザなどの感染病が広範な範囲で発生したり、超高額な医療を必要とする患者が多数いたりするだけで当初予算をはるかに超えた出費を伴うことになり、財政運営が立ちいかなく虞があるからだ。しかも国の将来予測によると、自治体間の人口格差はますます拡大し、数十年後には自治体としての存続そのものが危うい所さえ想定されている(注9)。
さらに自治体間格差の問題はこれだけではない。高齢者の比率が高い自治体と、比較的若年層が多い自治体の差も年々拡大している。当然国保の医療費負担や保険料(税)も前者が高く、後者は低くなるが、全国の保険料(税)比較では最も高い自治体と最も低い自治体の差は何と4.2倍にもなっている(平成23年度厚生労働省調査資料より)。これでは国民が全国のどこに住んでいても、「等しく」保険診療を受けられるという理念に疑問が投げかけられても仕方がないであろう。
こうした地域・自治体間格差の問題も、だいぶ前からわかっていながら今まで先送りされてきた感があるが、民主党政権時に確定した「税と社会保障の一体改革」における、国保制度改革にかかるその後の議論のなかで、保険者を都道府県単位とする方向性が打ち出された。ひとつの改善策として評価する向きもあるが、国保制度の抜本的改善にはまだほど遠いと言わざるを得ない。なぜなら少子・高齢社会が進行する以上、激増する医療費に追いつかない財政収入という構図は変わらないからである。保険者の都道府県化については、今後国、都道府県と市町村の間で、特にその責任分野と財源の問題を巡って激論が続いていくであろうが、問題の根は限りなく深いのである。
さいごに
以上国保制度が抱える問題について長々と論じてきたが、まだまだ意を尽くせない点も多い。冒頭国保には日本社会が抱える諸問題が凝縮されている旨を申し上げたが、幾らかなりともその意味と国保の現状をご理解いただけたかと思う。
それとこれだけは最後に是非申し上げたいことなのだが、国保を含めた公的保険は、保険料収入をはるかに超える出費である保険給付を行っている。国や自治体などからの公費が投入されているからだ。これに対し民間保険は集めた保険料金の一部しか給付に使っていない。利潤を確保すべき民間会社なら当たり前だろう。ところがよく、国保は高くて肝心の給付は割りが悪いから民間保険ですます方が得だ、などいう声をよく耳にする。実態は全く逆なのに、である。
膨大な量のCMを繰り返し流して刷り込ませる情報操作は本当に恐ろしいし、なぜこうした情報戦略がとられるのかしっかりと見極める必要があると思う。そしてそのうえで公的医療制度のあり方を今一度本音で議論し、ひとつずつ組み立てていかねばならないと考える。拙論をその検討素材のひとつとしていだけるのなら、ありがたい限りである。 |
