【自主レポート】 |
第37回土佐自治研集会 第10分科会 みんなで支えあおう! 地域包括ケアとコミュニティー |
|
日本は世界でも類を見ない速さで高齢化社会を迎えており、2015年の平均寿命(*1)は男性80.79歳、女性87.05歳となっている。各市町村や都道府県では、2025年に向けて地域包括ケアシステムを構築していくことが求められている。本レポートでは地域で暮らす人々が、住み慣れた自分の家で医療を受ける体制、住み慣れた場所で最期を迎えるための体制構築についての現状と課題について述べ、行政があるべき役割について提言します。 |
|
|
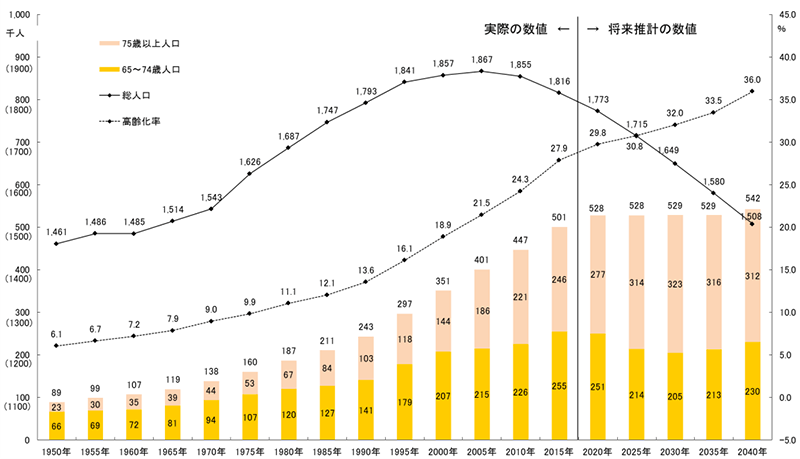
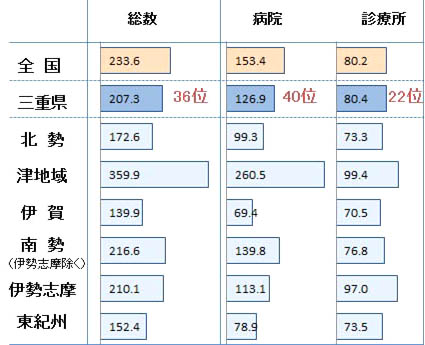
1. はじめに 日本は世界でも類を見ない速さで高齢化社会を迎えており、2015年の平均寿命(*1)は男性80.79歳、女性87.05歳となっている。三重県においても例外ではなく、高齢化率は上昇しており、65歳以上の割合は2015年時点で27.9%(*2)である。2025年には団塊の世代が75歳以上になり、要介護状態の人が増加すると予想され、現状のままの医療福祉の提供体制では立ち行かなくなることから「2025年問題」と言われている。特に医師・看護師不足による医療崩壊、社会保障費などの財源不足は深刻であり、十分な地域医療が提供できず、今後はそれに拍車がかかるとされている。これに対し、限られた医療資源(人材・医療施設など)を効率的に活用し、切れ目のない医療・介護サービス体制を各地域の実情に応じ方向性を定めたものが「地域医療構想」である。国の主導ではなく、高齢者が住み慣れた地域で介護や医療、生活支援といったサポート・サービスを受けられるよう市町が中心となり、住まい・医療・介護・生活支援・介護予防等を包括的に整備していく「地域包括ケアシステム」を構築する必要がある。 全国各地で、2025年に向けてどのような体制を築いていく必要があるのかを話し合う「地域ケア会議」が開催されており、専門職が知恵を出し合って、これからの地域医療・介護について真剣に議論されているところである。しかし、日本理学療法士協会の2015年の調査によると、地域包括ケアシステムという言葉の認知度は23.8%であるとされており、国民の思いが反映されていく状況からは、まだ程遠い状況である。住み慣れた自分の家で医療を受ける体制、住み慣れた場所で最期を迎えるための体制構築についての現状と課題について述べ、行政があるべき役割について提言を行う。
|
|
2. 在宅医療の取り組みと課題
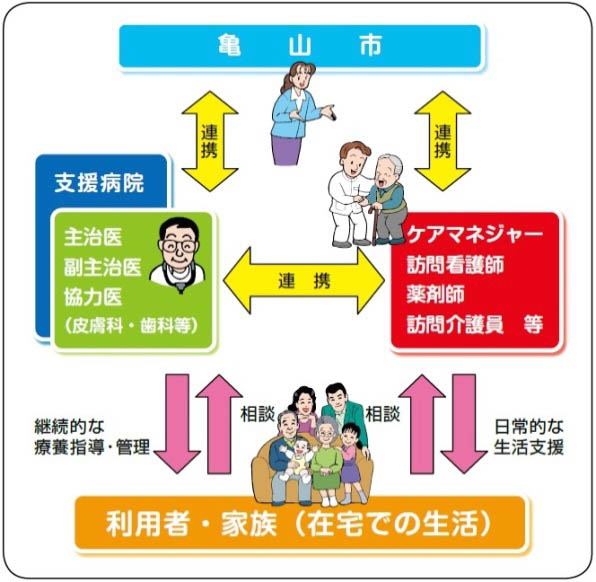
(1) 玉城町の取り組みと課題 (2) 亀山市の取り組みと課題
(3) 事例から見えてくる課題 |
|
3. 在宅医療推進のために行政が担うべき役割 在宅医療体制の実現に向けては各地域での取り組みとその課題について共有し、その上で三重県の実情、各市町の実情に合った体制づくりを進めるべきと考える。改善を実施しては課題が挙がり、また課題解決に取り組むという経験を繰り返すことにより、2025年までの各市町の実情に合った体制の構築が可能になると考える。その中で在宅医療推進のために行政が担うべき役割についての考えを述べる。(1) 医療従事者確保と公的病院の役割
公的病院は、地域における基幹的な医療機関として、また、セーフティネットの視点から医療過疎地域の担い手として地域医療確保のため医療人材確保と育成を担う重要な役割を果たしている。 三重県では三重県立一志病院がこの役割を担っており、2016年10月に三重県立一志病院内にプライマリ・ケアセンターが設置された。他職種連携により地域でプライマリ・ケア(身近にあって普段から何でも相談に応じられる総合的な医療)を実践できる医療従事者を育成し、県内の在宅医療・介護連携をはじめとする地域包括ケアシステムの効果的な連携の推進に寄与することを目的としており、今後、市町の在宅医療・介護を担う公的病院との連携が行われ、医療従事者の育成と確保が広がることを望む。 (2) 公的病院と開業医の連携 (3) 予防医療の推進 (4) 地域住民が在宅医療を知り、家族や地域が受け入れるきっかけとなる活動 |
|
4. ワーキンググループの取り組み
(1) 現状と課題
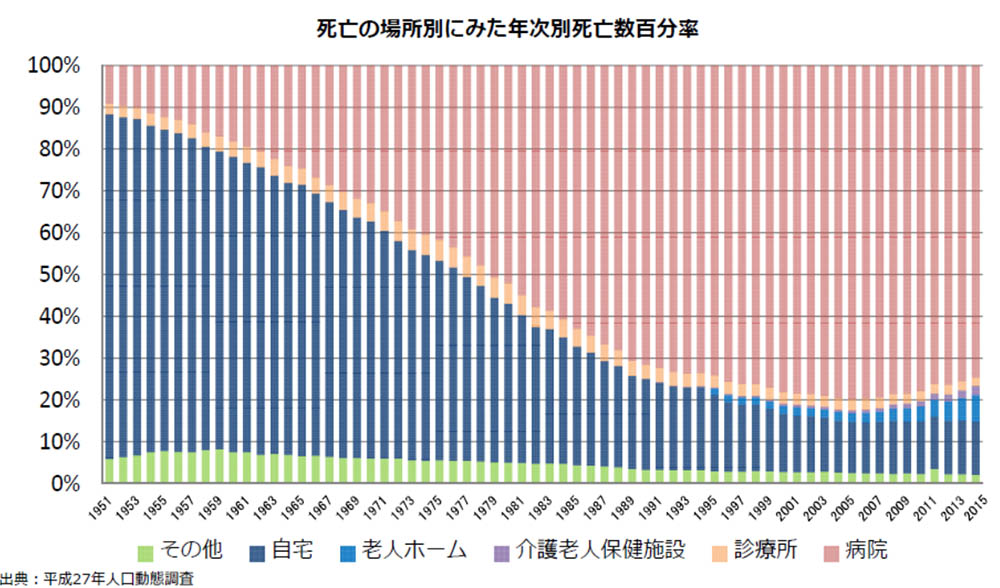
また、家族の意向で経済的負担や介護負担の軽減が優先され、本人の希望を叶えられずに最期を迎えているケースが後を絶たない。実際に、2012年度高齢者の健康に関する意識調査(内閣府)によると、最期をどこで迎えたいかという問いに自宅と回答している人が54.6%であった。その一方で、2013年人口動態調査において、最期を迎えた場所についての問いには病院が75.6%となっており、最期を自宅で迎えたいという希望と医療機関で最期を迎えることが多いという現状とが乖離していることがわかる。 前例のように徐々に病状が進んでいく場合だけでなく、心筋梗塞による突然死や不慮の事故で命を落とすケースについても、突然訪れた死に戸惑い、死後について何も決まっていないことが多い。死を迎える時や死後にどうしたいのかを考え、これからを豊かに生きていくための活動として「終活」という言葉も浸透し始めた中、書店にも数種類のエンディングノートが並ぶようになったが、実際のノートに目を通し、記載した経験がある人はまだ少ないと思われるため、ノートの意義や存在、その内容を周知することが課題となる。 (2) エンディングノートの紹介 |
|
5. その後
亀山市では、これまで在宅医療を受ける方々の利用を目的にリビングウィル(注2)が独自に作成されていた。リビングウィルの内容は、最期をどこで迎えたいか・人工呼吸器装着の有無・胃ろう造設の有無・点滴による水分補給の有無など8項目あるが、すべて医療処置に対する希望のみであった。一方、2018年度の亀山市の重要課題に福祉と医療の連携強化が挙げられ、その計画において「在宅医療・介護への理解を促すことが重要であり、自宅で療養される人が増えた場合に備えて支援体制の充実を図る必要がある」としている。その実現のために2018年度の施策として、エンディングノートの内容検討と作成、それを用いた市民への在宅医療の理解と促進のためのエンディングノートの普及啓発活動を進めていくこととしている。亀山市独自のエンディングノートの作成に向けて、県本部自治研の取り組みとして当ワーキンググループで作成したエンディングノートをたたき台として活用されることとなっている。 | ||||||||
|
6. おわりに 県内の2つの市町を例に挙げて、在宅医療推進のための課題と行政が担う役割について述べるとともに、県民の関心を高めるためのひとつの方法として、エンディングノートについて紹介した。新潟県見附市のように、2012年に「マイ・ライフ・ノート」として全世帯に配付し、現在も市のホームページから自由にダウンロードできるようになっている自治体もあり、活動の広がりがこの三重県にまで及ぶことを待ち望んでいる。在宅医療の充実のためには、行政が担うべき役割の推進とともに、「最期は自宅で迎えたい」といった県民の声を反映させていく必要があり、今回の活動が、地域医療・2025年問題・地域包括ケアシステム・地域医療構想などの大切さを知るためのきっかけになること、そして何より県民が価値ある人生を全うし、希望ある死を迎えられることを切に願っている。参考資料として、当ワーキンググループで議論の末、作成したエンディングノートを添付した。このエンディングノートが、いろいろな場で広く活用され、家族で話し合うきっかけになることを願う。これから出てくるであろう利用者の声をフィードバックし、より良いものとしていくことを考えている。 この「エンディングノート」を中心として、在宅医療を受ける人を含む関係者が意思疎通し、それぞれの役割を理解し実行することで、「希望ある死」をより多くのひとが迎えることができる一助になることを望む。 |
|
○生きる・いのちを守るWGメンバー 座 長 扇 田 靖 之(三重県職労) 事務局長 小 林 郁 子(県本部) 委 員 藤 島 愛(亀山市職) 今 西 隆 文(松阪市職) 河 俣 敦 士(伊勢市職労) 川 面 博 哉(玉城町職) 猪 田 茂 生(上野市民病院職組) 水 野 千(大台町職) 青 木 園 子(松阪市民病院職) 五百田 佳 子(伊賀市職労) 田 端 早 苗(県本部) ○WG開催状況 第1回 と き 2016年5月17日(火) ところ 津市・三重地方自治労働文化センター 第2回 と き 2016年7月22日(金) ところ 津市・三重地方自治労働文化センター 第3回 と き 2016年9月8日(木) ところ 津市・三重地方自治労働文化センター 第4回 と き 2016年11月10日(木) ところ 津市・三重地方自治労働文化センター 第5回 と き 2017年1月19日(木) ところ 津市・三重地方自治労働文化センター 第6回 と き 2017年2月14日(火) ところ 津市・三重地方自治労働文化センター 第7回 と き 2017年3月28日(火) ところ 津市・三重地方自治労働文化センター 第8回 と き 2017年4月25日(火) ところ 津市・三重地方自治労働文化センター 第9回 と き 2017年7月6日(木) ところ 津市・三重地方自治労働文化センター |
|
【用語説明】 エンディングノート |